Skadepanorama efter pisksnärtstrauma
Särtryck ur Läkartidningen.
Författare
BO LEVANDER professor, verksamhetschef, neuroortopediska kliniken, Länssjukhuset Ryhov, Jönköping, samt Hälsouniversitetet, Linköping
BJÖRN GERDLE professor, centrumchef, smärt- och rehabiliteringscentrum, Universitetssjukhuset, Linköping, samt Hälsouniversitetet, Linköping.
Teckningar
JOHAN WERNER Jönköping.
Lokalisation och utveckling i relation till den kliniska bilden
Rubriker:
Figurförteckning:
(Alla figurer är klickbara för förstorad bild)
Figur 1Figur 2
Figur 3
Figur 4a
Figur 4b
Figur 5a
Figur 5b
Figur 6
Figur 7
Figur 8
Stötvåld mot halsryggen kan ge ett mycket komplext skadepanorama. Den nackskada vi bäst känner är den så kallade pisksnärtsskadan (whiplashskadan) med sina kliniska manifestationer. Antalet nya fall per år (incidensen) uppskattas till 1-2 per 1000 invånare och prevalensen till 1 procent. De allra flesta blir bra inom tre månader, men en av tio drabbas hårdare. Nacksmärta är det dominerande symtomet. Posttraumatiskt kan degeneration i skelett, leder och mjukdelar uppkomma. Skador kan även drabba nervrötter, ryggmärg och hjärna. Patienter med kvarstående besvär bör erbjudas multimodalt utformad rehabilitering. Det är också viktigt att skilja ut patienter som lämpar sig för någon form av operativt ingrepp.
Stötvåld mot halsryggen kan ge ett mycket komplext skadepanorama. Den mångfald av symtom som patienter kan uppvisa orsakas av skilda skador på kotpelarens muskelfästen, ledband, ledkapslar och diskar. Samma distorsionsvåld kan också ge upphov till skador i nervrötter och centrala nervsystemet
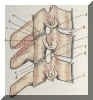
(CNS), dvs i halsryggmärg och hjärnstam och dessa skador var för sig skulle kunna ge upphov till en likartad smärtbild [ 1 ]. Halsryggen har dessutom nociceptiva smärtfibrer med möjlighet till överförd smärta (referred pain) från ett flertal av sina skeleto-muskulära strukturer, undantag är diskens nucleus pulposus, facettledens broskyta och ligamentum flavum. I Figur 1 kan halskotpelarens vanligaste distorsionsskador ses.
Figur 1. Halskotpelarens vanligaste distorsionsskador: a. täckplattefraktur
b. bågfraktur
c. blödning i facettled
d. ruptur av muskler och interspinalligament
e. ruptur i facettledens kapsel
f. facettledsfraktur
g. ruptur i ligamentum longitudinale posterior h. främre ligament- och diskruptur
i. blödning i meniskoid (facettleden)
j. kontusionsskada i disk
k. kantskada (rim lesion), losslitning av täckplatta inklusive främre ligament.
Den nackskada som vi bäst känner till, inte minst genom försäkringsmedicinska studier och epidemiologisk kartläggning, är den så kallade pisksnärtsskadan (whiplash-skadan).
Skadan orsakas av en accelerations / decelerationsmekanism med energiöverföring från huvudet till nacken. Motorfordonskollisioner är den helt dominerande orsaken. Cirka 1/3 av de rapporterade skadorna är av den så kallade klassiska pisksnärtstypen med påkörning bakifrån. Skadan kan även uppträda vid stötvåld framifrån eller från sidan liksom vid fall- eller dykolyckor. Redan vid en kollisionshastighet av 6-8 km/h kan halsryggen utsättas för cirka 4,5 G, vilket utgör en gräns för uppkomsten av lättare pisksnärtsskada. Skadorna benämns idag oftast pisksnärtsrelaterade tillstånd, WAD (whiplash-associated disorders).
Antalet nya fall per år (incidensen) av pisksnärtsrelaterade tillstånd baserat på försäkringsstatistik uppskattas i västvärlden till 1-2 per 1 000 invånare, medan sjukfrekvensen (prevalensen) i motsvarande befolkning skulle vara 1 procent med kronisk smärta, varav 0,4 procent med allvarlig invalidiserande smärta [2]. Även om prevalenssiffran halveras betyder det att vi i landet har invalidiserade WAD-patienter motsvarande en mellanstor svensk stad (35-60 000 invånare) med en total årlig kostnad av en miljard kronor [Åke Nygren, pers medd, 1997].
POSTTRAUMATISK DEGENERATION
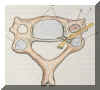
Ett halsryggstrauma kan förenklat uppdelas i extensions- respektive flexionsvåld, där en tänkt skiljezon går genom halsryggens ledfacetter. Ligamentskador framför denna skiljelinje är vanligast vid extensionstrauma, medan skador i den bakre delen av kotpelaren förekommer framför allt vid flexionstrauma (Figur 2). Naturligtvis kan blandat flexions- och extensionsvåld också ge upphov till skador likaväl som extremt sidovåld.
Figur 2. Halskota sedd frän sidan och uppifrån med ledfacetter, ledkapslar (a), ligamentum eller musculus interspinale (b), ligamentum flavum (c), ligamentum longitudinale posterior (d) - observera den tunnare delen lateralt (e) där diskbråck lättare kan tränga ut efter ruptur i ligamentet-, ligamentum longitudinale anterior (f), musculus transversus posterior (g).
Extensionsvåld kan ge skador i ledkapslar, i ligamentum longitudinale posterior respektive anterior samt i musklerna omkring kotpelarens framkant. I de två sista fallen får man inte så sällan blödningar i den luckra vävnaden omkring struparna. På röntgen kan detta se ut som mjukdelsförtätningar. Kliniskt känner patienten en klumpkänsla och har svårigheter att svälja under ett till flera dygn efter traumat.
Flexionsvåldet, däremot, engagerar vanligtvis den bakre ligamentapparaten, dvs ligament och muskulatur mellan taggutskotten och ligamentum flavum samt ledkapslarna och eventuellt ligamentum longitudinale posterior. Genom att ledfacetterna är plana och samtidigt lutar 45 grader mot horisontalplanet utvecklas parallellt med flexions- och extensionsvåldet en skjuvande kraft som bidrar till ytterligare vävnadsskada. Det skjuvande våldet adderar sig till extensions- eller flexionsskadan, och därvid uppstår kombinationen kantskada vid ena sidan av disken (t ex ruptur i ligamentum longitudinale och/eller i diskens anulus fibrosis) och på motsatta sidan en kompressionsskada (Figur 3).
Figur 3. Till vänster sannolik extensionsskada av skjuvande väld och avlösning vid infästningen i broskringen runt kotans ändplatta (rim lesion). Till höger kontusionsskada (publiceras med tillstånd frän Taylor och Twomey [16]).
Detta horisontella translationsvåld kan även ge skador på ledkapslarna och i varierande grad även mjukdelsskador i halsens muskler och muskelfästen, vilket kan medföra ökad muskeltension och röntgenologiskt en stel, rak halskotpelare utan den normala halslordosen.
Om man bortser från övre halsryggen (skallbasen-C1 och C1-C2), som embryonalt är uppbyggd helt olikt övriga kotpelaren, skiljer sig nacken anatomiskt från bröst- och ländryggen genom att här finns en extra led; unkovertebralleden, von Luschkas led, en stramled som först i vuxen ålder är fullt utvecklad.
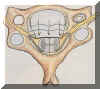
Unkovertebralleden och facettleden bildar den benkanal (foramen) där nervroten passerar ut. Vid en degenerativ artros i dessa leder med osteofytära benpålagringar kommer kanalen att försnävas, och nervroten komprimeras från två hå11 som i ett skruvstäd (rotkanalstenos eller lateral stenos) (Figur 4 a och 4 b).
Figur 4 a. Översiktsbilden visar den unkovertebrala stramleden, Luschkas led (a), facettleden (b), nervroten med sift ganglion (c) och vertebralartären (d).
Figur 4 b. Delförstoring av foramen intervertebrale med nervrot och förträngning: unkovertebralled med artrosförändring (a), ledfacett med artrosförändring (b) och nenrrot (c).
Genom att unkovertebralleden är mer vertikalställd än diskytan och minskar diskspringan är riskerna för diskbråck i detta område mindre. Stramleden kommer att fungera som en skyddande sarg mot diskprotrusion. I medellinjen är ligamentum longitudinale posterior som kraftigast, och risken för ruptur där är mindre. I området mellan den kraftigare ligamentdelen och unkovertebralleden sker vanligtvis rupturerna. Här firmer vi också majoriteten av diskbråcken (Figur 2, område e).
Ytterligare anatomiska skillnader finns mellan halsrygg och ländrygg. Den vanligtvis njurformade foramen intervertebrale släpper i ländryggen igenom nervroten i den kraniala delen, medan nervroten passerar ut i den kaudala delen i halsryggen [3, 4], vilket innebär att den cervikala nervroten lättare kan komprimeras av diskprotrusion och av ben-broskskivans osteofytpålagringar.
Nackkotorna har även vertebralartären förlöpande i sina sidoutskott, och det utsatta läget gör att skador i kärlväggen och rupturer lättare kan uppträda
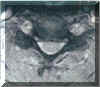
Från 45-55-årsåldern förekommer ofta degenerativa tvärgående sprickor genom disken från en ena unkovertebralleden över till den andra sidans led [5]. Denna strukturella diskdegeneration är med all sannolikhet en bidragande orsak till det vanliga helt symmetriska bilaterala diskbråcket, vilket kan liknas vid en halvöppen byrålåda. En sådan skada kan ge kompression på de båda avgående rötterna och på dess avgående ventrala fibrer inklusive åstadkomma ett centralt tryck mot själva ryggmärgen (Figur 5 a och 5 b).
Figur 5 a. Degenerativ sprickbildning i disken med bakåtglidning och tryck mot ryggmärg och nervrötter (»byrälåda»).
Figur 5 b. MRT-bild av fynd motsvarande Figur 5 a. Transversell T2viktad sekvens.
Förutsättningen för »byrålådediskbråck» är att ligamentum longitudinale posterior (normalt en »skyddande tapet») samtidigt degenerativt förlorat sin spänning.
Djurexperimentella arbeten
Sedan decennier tillbaka är det känt att patologisk överrörlighet i en led, t ex efter en traumatisk skada i en fotled eller tummens grundled med åtföljande kapsel- och ligamentskador, ofta leder till progredierande degenerativ artros. Från experimentella och kliniska arbeten vet vi att den degenerativa processen i kotpelaren efter trauma är jämförbar med posttraumatiska degenerationer i kroppens övriga leder.
Redan 1970 publicerade Hult och medarbetare [6] sina första banbrytande arbeten om knäledsartros. Genom att skära av korsband i knäleder hos försöksdjur, med överrörlighet som följd, framkallades artros. Andra sidans intakta opåverkade knäled fick fungera som kontroll. Under de nu gångna 25 åren har otaliga experimentmodeller kunnat bekräfta att leders överrörlighet och ligament-, kapsel- och diskskador bidrar till artrosutveckling.
Kery och medarbetare 1971 [7] har visat att venstas under åtta timmar i ett kotsegment hos råtta kunde ge större irreversibla degenerativa förändringar än motsvarande arteriella ischemi under samma tidsperiod.
Att hemodynamiska cirkulatoriska förändringar, t ex venstas kring en led, kan initiera en artros är likaledes experimentellt välkänt [8]. Hemodynamiska förändringar och deras möjliga effekt på degenerationen i kotpelaren har senare studerats av Holm och Nachemson 1982 [9] samt Kofoed och Levander 1986 [10]. 1991 publicerade den senare gruppen ett arbete där man med mikroteknik åstadkom venstas i ett kotsegment hos getter varefter en begynnande degenerativ artros kunde påvisas redan efter sex månader [11].
Post mortem-studier
Förutom djurexperimentella studier har post mortem-studier och som komplement kadaverstudier givit oss en ökad förståelse för den patofysiologiska utvecklingen efter stötskador mot nacken. Dessa studier har varit nödvändiga för att bekräfta kliniska och radiologiska fynd.
Stötskador mot halsryggen inklusive pisksnärtsvåld har framgångsrikt kartlagts av två forskningsgrupper: Taylor och medarbetare i Perth, Australien [ 12], samt Rausching och medarbetare i Uppsala [13]. Båda grupperna har arbetat med fryssnittning av halsryggsskador hos döda trafikoffer men även för jämförelse studerat andra dödsoffer. En del av de skador man påvisat överensstämmer vä1 med vissa experimentella skador på försöksdjur. Dessa experimentella skador har vid långtidsuppföljning visat sig ge en degenerativ artros. Man kan, utan att göra avkall på vetenskaplig noggrannhet, påstå att det vanliga tillståndet med blödning från diskens framkant i nedre halsryggen, den så kallade kantskadan (rim lesion), vä1 överensstämmer med vissa djurexperimentella skador som ger en sekundär artros.
Båda forskningsgrupperna har även i sitt rättsmedicinska arbete haft möjlighet att kliniskt och röntgenologiskt bedöma även patienter med pisksnärtsskador utan dödlig utgång. I denna grupp fanns fem patienter som i sitt tragiska svåra följdtillstånd senare begick självmord, och vid medicinsk obduktion kunde de posttraumatiska degenerativa förändringarna verifieras [14-16].
I övre halsryggen (rörelsesegmenten C0-C1 och C1-C2) fann Perth-gruppen blödningar, kontusioner i facettledernas kapslar och i deras meniskliknande strukturer. Facettlederna är här bikonvexa med en kilformig meniskstruktur mellan ledytorna, och det var betydligt vanligare med blödningar i den bakre delen av meniskstrukturen än i den främre delen, vilket skulle stödja teorin att extensionsfasen skulle kunna vara den mest traumatiserande [14]. Flera forskargrupper [13, 14, 17] har visat att dessa meniskliknande veck är rikligt innerverade och att skador i området mycket vä1 skulle kunna leda till symtomgivande smärtor och/eller torticollis-liknande felställning av huvudet.
Kliniska studier
Kliniskt och radiologiskt finns idag rikligt med fallbeskrivningar efter stötvåld mot halsryggen där patienten efter 1-2 års latenstid utvecklat en isolerad segmentell degenerativ artros i t ex facettleden och motsvarande unkovertebralled eller diskvävnad med intilliggande ligament.
Scher från Kapstaden, Sydafrika [18], har radiologiskt studerat 150 aktiva rugbyspelare utan symtom från halsryggen men med upprepade nacktrauman från utövning av sporten. Vid jämförelse med en kontrollgrupp matchade icke-spelare fann författaren signifikant fler artrosförändringar i halsryggen hos rugbyspelarna. Av de 40 spelare som uppvisade denna degenerativa artros på halsryggsröntgen befanns alla vara anfallsspelare, dvs spelare som drabbas av markant fler stötskador mot nacken än försvarsspelare.
Watkinson och medarbetare 1991 [19] kunde visa att i en grupp patienter med svåra pisksnärtsskadesymtom hade alla utvecklat degenerativa röntgenologiska förändringar i halsryggen efter tio år. Med hänsyn tagen till ålder är även prevalensen av dessa degenerativa förändringar signifikant högre hos pisksnärtsskadepatienterna än i motsvarande kontrollgrupper.
Majoriteten av de morfologiska primära skador som drabbar halskotpelaren vid stötvåld och som så elegant visualiseras med fryssnittning av post mortem-material kan idag inte påvisas, trots modern magnetresonansteknik, med undantag för något större kantskador som i kronisk form avbildas som vakuumfenomen och kan framställas på slätröntgen och magnetresonanstomografi (MRT) [20, 21].
Av den stora pisksnärtskadade gruppen är det enbart några få procent som sekundärt får posttraumatiska förändringar i form av diskbråck och degenerativa ossösa förträngningar mot ryggmärg och/eller nervrötter. Det är emellertid viktigt att denna lilla undergrupp diagnostiseras, eftersom de posttraumatiska diskbråcken och de centrala och laterala stenoserna har en god prognos vid dekompressiv behandling [22, 23].
Om halsryggssymtom kvarstår efter 3-6 månader bör MRT göras på vida indikationer även om det inte finns rizopati eller myelopati. Även en negativ undersökning utan tecken på kompression mot nervrötter eller ryggmärg underlättar den efterföljande rehabiliteringsprocessen. Patienten känner sig bekräftad genom att man utreder skadan, och osäkerheten hos både patient och vårdpersonal om huruvida skadan är operativt behandlingsbar eller ej elimineras.
Upprepade rapporter kommer med jämna mellanrum om olika former av intern operativ segmentell stabilisering sedan man tror sig ha funnit ett symtomgivande, rörelsesmärtande segment. Det finns dock ännu inte några större serier med goda långtidsresultat. De fiesta metoderna stupar på den ofullständiga diagnostiken; varje segment har en massiv smärtinnervering från heat skilda strukturer och det föreligger i den svårdiagnostiserade ländryggen betydligt större överlappning mellan olika segment i halsryggen än vad man tidigare har kunnat konstatera.
Med försiktig optimism kanske facettleds- och nervblockader kan komma till större användning i ett selekterat patientmaterial [24].
NERVROTSSKADOR
Både flexions- och extensionsvåld mot nacken kan ge skador på nervrötter.
Skadelokalisationen är i majoriteten av fallen foramen intervertebrale i anslutning till ledfacetten. Man brukar vanligtvis indela skadorna i tre grupper beroende på vilken vävnad som är engagerad:
-
Blödningar från det venplexus som normalt omger nervroten i sitt förlopp utefter foramen intervertebrale och som utvecklar en så kallad rotskidefibros.
-
Kontusioner och blödningar under nervhinnan (epineurium).
-
Kontusioner och blödningar i själva nervstrukturen eller i nervrotsgangliet (Figur 6-8).
Figur 6. Ett fall av betydande venös dilatation i spatiet bakom C1 och C2 i anslutning till nervroten. Denna patient hade överlevt sitt halsryggstrauma men avled något år senare utan ytterligare trauma men med betydande kliniska besvär efter det initiala traumat (publiceras med tillstånd från Taylor och Twomey [16]).
Figur 7. MRT-bild, transversell T2-viktad sekvens av högsignalerande venplexus i foramen intervertebrale (publiceras med tillstånd från Vallö Christiansen [25]).
Figur 8. Foramen intervertebrale med nervrot och kontusionsblödning (publiceras med tillstånd från Taylor och Twomey [16]).
Alla dessa tre skadetyper har förutsättningar att ge en irreversibel rizopati (dvs rotsmärta, muskel- och sensibilitetsstörningar) och går tyvärr normalt inte att visualisera radiologiskt, varken med datortomografisk (DT) myelografi eller med MRT. Är det dessa skador som finns i bakgrunden när kirurgen opererar posttraumatiskt halsdiskbråck/stenos utan att få någon märkbar klinisk förbättring?
Vid uppföljning av opererade patienter med diskbråck/stenos utan säker traumatisk genes förekommer resultaten »good» eller »excellent» i omkring 80 procent av fallen, medan det i fråga om selekterade patienter med våld mot nacken, t ex patienter med pisksnärtsrelaterade tillstånd, uppvisas betydligt sämre operationsresultat. Det mest gynnsamma fallet föreligger vid halsdiskbråck/stenos utan säkert nackvåld och utan posttraumatisk artros och som opererats efter kort tid [22, 23].
RYGGMÄRGSSKADOR
Medullära skador efter pisksnärtsrelaterade tillstånd förekommer vanligtvis utan synliga förändringar i halskotpelaren på vare sig slätröntgen, DT eller MRT [26].
Magnetkameran har emellertid givit oss möjligheten att radiologiskt upptäcka större märgskador i form av signalförändringar (ödemmyelomalaci-infarkt) och korrelera dessa fynd med symtom vid andra kroniska smärtfall, t ex hos patienter med märgkontusion, märginfarkt eller multipel skleros med medullära plack.
Den kliniska bilden vid märgskador i allmänhet liknar mycket den hos WAD-patienter [2] med rote så sällan attackvis uppträdande smärta och sensibilitetsstörningar i skilda utbredningsområden. Patienterna förlägger vanligen besvärsområdet till nacken, ofta radierande till huvud (occipito-parietalt), skuldror och armar. Majoriteten av dem har även störningar i ansiktet; på kinden, dvs från mellersta trigeminusgrenens innerveringsområde. Anatomiskt borde i sådana fall skadeområdet vara intrakraniellt, men hos försöksdjur har man (Gunnar Grant) funnit en långsträckt nervkärna centralt i mellersta halsryggen: nucleus cervicalis centralis (CCN), med afferenter från halsryggens kranialnervskärnor [27-29].
Genesen till den så kallade cervikala yrseln kan även den vara en medullär skada, men vanligtvis föreligger en obalans mellan afferenta nervimpulser från nackens ligament, muskelfästen och facettleder [30-33]. Dessa afferenter har en icke obetydlig projicering till vestibulära kärnor i lillhjärna och hjärnstam samt till ögonmuskelkärnorna.
Detta nervimpulsflöde från den perifera rörelseapparaten i nacken via nervrötter, ryggmärg, lillhjärna, hjärnstammen till effektororganen, vestibularis och ögonmusklerna, kan vid pisksnärtsrelaterade tillstånd bli störd på en eller flera nivåer. Den obalans som därvid uppstår i nervinflödet till hjärnstammen feltolkas som rörelse varvid kommandot till ögonen blir detsamma som om huvudet bade varit utsatt för rotation, dvs nystagmus [34].
I ett arbete av Oosterweld och medarbetare [35], där 262 patienter med sena symtom efter pisksnärtsvåld undersöktes, hade 79 procent någon form av nystagmus, 43 procent störning i ögats följerörelser (sackader) och 37 procent störd visuell suppression (förmågan att undertrycka ögonrörelser initierade i vestibularissystemet).
Arbeten från Umeå (Hildingsson och medarbetare [36, 37]) och Linköping (Ödkvist och medarbetare [38]) kunde bekräfta korrelationen mellan yrsel, synrubbningar, ostadighet och patologiska otoneurologiska test.
Den cervikala yrseln, ofta parad med huvudvärk och muskelsmärta, kan framgångsrikt behandlas med sjukgymnastik, akupunktur, massage eller annan »mjukdelsbehandling> och objektivt bekräftas med otoneurologiska test [39]. Nacksmärtan i form av trapeziusmyalgi och dess relation till muskelblodflöde och tension hos WAD-patienter har studerats av Larsson och medarbetare [40]. Fredin och medarbetare har funnit en ökad muskelspänning i pauserna mellan repetitiva maximala skulderflexioner hos kroniska WAD-patienter vid jämförelse med en frisk kontrollgrupp [41].
Posturografi, ett otoneurologiskt balanstest, har använts för att objektivt verifiera en förbättring efter fysikalisk tempi [42]. Otoneurologiskt test kan även nivåbestämma skadan vid pisksnärtsrelaterade tillstånd, dvs om skadan är medullär, finns i lillhjärna-hjärnstam eller i innerörat [43].
INTRAKRANIELLA SKADOR
Supratentoriella skador, dvs skador i framför allt storhjärnan i form av blödningar och/eller kontusioner, har experimentellt visats vid accelerationsskador av huvud-halsrygg [44-47]. Även subduralhematom efter pisksnärtstrauma finns kliniskt rapporterat [48]. Sannolikt är dessa skador underrapporterade då huvuddiagnosen blir commotio (contusio) cerebri och rote pisksnärtsrelaterade tillstånd. Det är kliniskt av stor betydelse att dessa kombinationsskador uppmärksammas och att patienten vid rehabilitering får adekvat hjärnskadebehandling.
Däremot är hjärnstamsskador bättre uppmärksammade genom användningen av otoneurologiska test och genom att man under 1970-talet försökte använda den datortomografiskt synliga blödningen och graden av ödemkompression av basala cisternerna runt hjärnstammen som prognostiskt tecken vid skallskador.
SAMMANFATTNING
Ett av de absolut viktigaste budskapen omkring pisksnärtsrelaterade tillstånd är att skadan i majoriteten av fallen har mycket god prognos. 90 procent av patienterna blir symtomfria inom 1-3 månader [2]. Denna information bör den skadade och hans anhöriga få tidigt, helst vid det akuta omhändertagandet. Det kan hos vissa personer förekomma föreställningar som »jag har fått en whiplash-skada och kommer aldrig att kunna bli bra».
Det är synnerligen angeläget att i den grupp av skadade som inte visar en spontan, fullständig regress (cirka 10 procent) diagnostisera vissa subgrupper, som är kliniskt mottagliga för en »riktad» behandling, t ex dekompressiv operation vid posttraumatisk stenosering, stabiliserings- eller fixationsoperation av ett posttraumatiskt överrörligt kotsegment som ger upphov till smärta.
Det helt dominerande symtomet vid pisksnärtsrelaterade tillstånd är nacksmärtan utgående från halsmuskulaturen, oftast accentuerad vid rörelse eller statisk belastning. Den moderna smärtbehandlingen ger nya terapeutiska möjligheter genom differentiering av smärttyp (neurogen, nociceptiv, psykogen respektive idiopatisk smärta) [49] och genom diagnostiska blockader antingen av en specifik gren från nervrot eller direkt i facettled [50]. I en större dubbelblindstudie har man funnit att symtomen hos 54 procent av WAD-patienter med kronisk smärta utgick från facettled eller motsvarande ledkapsel.
Symtomen skulle i dessa fall kunna vara behandlingsbara med permanent blockad (värmekoagulering) av motsvarande nervrotsgren [51]. Metoden har blivit alltmer spridd men saknar fortfarande större övertygande långtidsuppföljning [52].
Den kroniska smärtan utgående från skador i CNS, ofta parad med trigeminusstörning, anses ofta vara terapiresistent. Smärtan uppträder oftast i kaskader, attackvis och med ökad intensitet t ex vid allmän nedgångenhet, som förkylning, trötthet, depression. Föreligger möjligen en ökad irritabilitet genom en sänkning av retningströskeln eller genom central sensibilisering? Den kemiska transmissionen över afferenter från muskelspolar i nackmuskulaturen till nucleus cervicalis centralis och centralt har studerats och nyligen publicerats av Ragnarson i en akademisk avhandling [29]. Kanske vi i framtiden skulle kunna dämpa dessa besvär med farmaka i form av glutamatantagonister?
För patienter med mer omfattande kronisk symtomatologi talar både erfarenheter från patienter med kroniska, komplicerade smärttillstånd i allmänhet [53] och specifika erfarenheter från patienter med pisksnärtsrelaterade tillstånd för multimodalt utformad rehabilitering (Provinciali och medarbetare) [54]. Vikten av att inkludera psykologiskt omhändertagande och bearbetning påpekas i litteraturen. I Sverige pågår olika utvärderingar av denna form av rehabilitering vid kroniska symtom efter pisksnärtstrauma.
Referenser
2. Barnsley L, Lord S, Bogduk N. Whiplash injury. Pain 1994; 58: 283-307.
5. Kakulas BA, Taylor JR. Pathology of injuries of the vertebral column and spinal cord. In: Frankel HL, ed. Spinal cord trauma. Vol 61. Handbook of clinical neurology 17. Amsterdam: Elsevier, 1992: 21-51.
10. Kofoed H, Levander B. Metabolic and haemodynamic changes in the pathological hypermobile spine. Clinical Biomechamcs 1986; 1: 185-90.
12. Taylor JR, Kakulas BA. Neck injuries. Lancet 1991; 338: 1343.
13. Rausching W, McAfee PC, Mnsson H Jr. Pathoanatomical and surgical findings in cervical spinal injuries. J Spinal Disord 1989; 2: 213-21.
14. Jdnsson H Jr, Bring G, Rausching W, Sahlstedt B. Hidden cervical spine injuries in traffic accident victims with skull fractures. J Spinal Disord 1991; 4: 251-63.
16. Taylor JR, Twomey LT. Acute injuries to cervical joints. An autopsy study of neck sprain. Spine 1993; 9: 115-1122.
18. Scher AT. Premature onset of degenerative disease of the cervical/spine in rugby players. S Afr Med J 1990; 70: 557-8.
19. Watkinson A, Gargan MF, Bannister GC. Prognostic factors in soft tissue of the cervical spine. Injury 1991; 22: 307-9.
25. Vallö Christiansen J. Radiologisk utredning. I: Levander B, Gerdle B, red. Whiplashskador och den degenerativa nacken. S6dertälje: Astra läkemedel 1995: 45-50.
34.Ödkvist L. Otoneurologiska st6rningar. I: Levander B, Gerdle B, red. Whiplashskador och den degenerativa nacken. Södertälje: Astra läkemedel 1995: 59-68.
49. Meyerson B. Pharmacological tests in pain analysis and prediction of treatment outcome. Pain 1997; 72: 1-3.
51. Barnsley L, Lord SM, Bogduk N. Comparative local anaesthetic blocks in the diagnosis of cervical zygapophyseal joint pain. Pain 1993; 55: 99-106.
53. Flor H, Fydrich T, Turk DC. Efficacy of multidisciplinary pain treatment centers, a meta-analytic review. Pain 1990; 49: 22130.
54. Provinciali L, Baroni M, Illuminati L, Ceravolo MG. Multimodal treatment to prevent the late whiplash syndrome. Scand J Rehabil Med 1996; 28: 105-11.
En fullständig referenslista kan erhållas från Professor Bo Levander, Neuroortopediska kliniken, Länssjukhuset Ryhov, 551 85 Jönköping: